Tratamientos DENTALES

odontología
tratamientos dentales estels
odontología conservadora
La odontología conservadora es un proceso terapéutico que intenta conservar, con la mínima invasión, la mayor parte de la estructura sana original del diente que haya podido ser parcialmente destruida, fracturada o desgastada por patología, normalmente la caries.
La mayoría de problemas dentales que tratamos de restaurar con la odontología conservadora se dan por una mala alimentación, hábitos higiénicos inadecuados o simplemente por factores hereditarios.
Los tratamientos más comunes son: obturaciones o empastes, extracciones, endodoncias, reconstrucciones, tratamientos periodontales, higienes bucodentales, extracciones de muelas del juicio, traumatismos dentales, etc.
Endodoncia
Como explica la Asociación Española de Endodoncia, la Endodoncia es la rama de la Odontología que trata de la morfología, fisiología y patología de la pulpa dental y de los tejidos alrededor de la raíz.
Dentro del diente, debajo del esmalte (la parte visible del diente) y la dentina, hay un tejido blando llamado pulpa. La pulpa contiene vasos sanguíneos, nervios y tejido conectivo que alimenta al diente durante su formación.
La pulpa es importante durante el crecimiento y formación del diente. Sin embargo, cuando el diente haya madurado completamente, puede sobrevivir sin la pulpa.
La alteración de la salud de la pulpa del diente puede ser debida a diferentes causas, como por ejemplo, las lesiones profundas de caries o los traumatismos dentales.
Los tratamientos endodónticos son procedimientos que tratan el interior del diente o buscan preservar su salud e integridad, con la finalidad de mantener la dentición natural, el hueso y la encía que la rodea, así como su funcionalidad. Ayuda a conservar una sonrisa natural, comer con comodidad y a que, con un adecuado cuidado, el diente pueda durar como el resto de la dentición.
La Endodoncia se ocupa de prevenir las infecciones dentales, de su curación y de regenerar el propio hueso perdido alrededor del diente como consecuencia de la patología dental como ninguna otra especialidad bucodental.
La Endodoncia se basa en la evidencia científica con el objetivo de salvar el diente y mantener los tejidos que lo rodean, ya sea la encía o el hueso.
Cuando un diente presenta una infección severa y requiere tratamiento endodóntico, ese tratamiento está diseñado para eliminar las bacterias de los conductos del diente, prevenir su reinfección y salvar el diente natural.
El tratamiento endodóntico es necesario cuando la pulpa dental se inflama o se infecta. Esto puede ocurrir por varias causas: caries profunda, traumatismos o fracturas en el diente y por otros procesos patológicos que puedan afectar al diente. Si no se trata la inflamación o la infección de la pulpa, puede presentarse dolor intermitente o constante y, a veces, puede aparecer un flemón (con hinchazón de la encía de la mucosa oral) o una fístula (con supuración).
Señales de una pulpa dañada incluyen: dolor, sensibilidad prolongada al frío o al calor, cambios de color, e hinchazón y molestia en las encías de alrededor del diente. A veces, no hay síntomas.
También podría estar aconsejado el tratamiento endodóntico en dientes que requieran tallados para la posterior colocación de coronas o puentes fijos.
Primero se realiza el examen clínico y radiográfico. A continuación , se administra anestesia local. Luego se coloca un dique de goma para mantener el diente aislado, limpio y sin contacto con la saliva durante el procedimiento.
Seguidamente, se hace una apertura en la corona del diente para acceder a los conductos donde se encuentra la pulpa. Se usan unos instrumentos y una solución irrigadora desinfectante para limpiar la pulpa de los conductos radiculares. Después, estos se rellenan con un material biocompatible, generalmente gutapercha con un cemento, para asegurar un sellado completo de los conductos. Para finalizar se coloca una restauración temporal o definitiva ("empaste" o reconstrucción de la apertura realizada y de la porción de la corona que pudiera necesitarla).
En la mayoría de los casos los tratamientos pulpares pueden realizarse en una sola sesión, si bien en algunas ocasiones dependiendo de la situación clínica, la dificultad técnica del caso, la experiencia del profesional u otros parámetros, pueden hacer necesarias dos o más sesiones, siempre a juicio del/ de la profesional que lo realiza.
Estos tratamientos suelen ser prácticamente indoloros, ya que a día de hoy se utilizan anestésicos locales muy eficaces y de larga duración.
Durante los primeros días después del tratamiento podrá notar sensibilidad o molestia en el diente, debido a la inflamación postoperatoria de los tejidos que rodean al diente. En estos casos su doctor/-a, le recetará la medicación adecuada.
No sólo se puede sino que, en la mayoría de las ocasiones, es el tratamiento idóneo para resolver este problema. Un flemón se produce por la existencia de un proceso infeccioso en los tejidos que rodean el diente, muchas veces debido a una enfermedad de la pulpa. Con el tratamiento se elimina la pulpa que está enferma de manera irreversible y se consigue la desinfección de los conductos del diente.
Se debe intentar no masticar o morder con el diente tratado hasta se realice la restauración definitiva del diente ("empaste" o reconstrucción).
Es fundamental no demorar en exceso la restauración de los dientes tras el tratamiento de conductos para evitar cualquier complicación o fractura de los mismos.
Es importante que acuda a su dentista periódicamente (al menos, una revisión anual) para evitar la aparición de caries u otros factores que pudieran influir en el pronóstico del diente tratado. El cual, se comportará igual que los demás tanto en su función como en su duración, requiriendo los mismos cuidados de higiene, prevención y revisiones periódicas que cualquier otro diente.
Después de una terapéutica de este tipo, el diente tratado y correctamente restaurado no es más frágil. En los casos de dientes posteriores (premolares y molares), puede ser conveniente proteger la corona del diente (la parte visible, que sobresale de la encía) mediante reconstrucciones adecuadas, para una mayor durabilidad de los mismos.
La mayoría de los dientes tratados duran tanto como los otros dientes. En pocos casos, un diente que ha sido sometido a un tratamiento endodóntico no se cura o el dolor continúa. En otras ocasiones, el diente puede doler o enfermarse meses o hasta años después de un tratamiento. Ante estas situaciones, puede ser necesario repetir el tratamiento endodóntico (reendodoncia) o realizar un tratamiento quirúrgico periapical (en el extremo de la raíz del diente).
La prioridad debe ser la de intentar que se mantengan los dientes naturales. Cuando no es posible, la alternativa es la extracción dentaria y su sustitución por un implante con la correspondiente rehabilitación protética. Las únicas contraindicaciones para no mantener un diente en la boca por medio de un tratamiento endodóntico son: la presencia de una fractura insalvable del diente, imposibilidad de ser restaurado o de acceder a los conductos radiculares (por calcificaciones o variaciones anatómicas), que exista una proporción desfavorable entre la corona y la raíz, o que el diente no tenga un soporte de hueso adecuado.
Como explica la Asociación Española de Endodoncia, la Endodoncia es la rama de la Odontología que trata de la morfología, fisiología y patología de la pulpa dental y de los tejidos alrededor de la raíz.
Dentro del diente, debajo del esmalte (la parte visible del diente) y la dentina, hay un tejido blando llamado pulpa. La pulpa contiene vasos sanguíneos, nervios y tejido
La prioridad debe ser la de intentar que se mantengan los dientes naturales. Cuando no es posible, la alternativa es la extracción dentaria y su sustitución por un implante con la correspondiente rehabilitación protética. Las únicas contraindicaciones para no mantener un diente en la boca por medio de un tratamiento endodóntico son: la presencia de una fractura insalvable del diente, imposibilidad de ser restaurado o de acceder a los conductos radiculares (por calcificaciones o variaciones anatómicas), que exista una proporción desfavorable entre la corona y la raíz, o que el diente no tenga un soporte de hueso adecuado.
Como explica la Asociación Española de Endodoncia, la Endodoncia es la rama de la Odontología que trata de la morfología, fisiología y patología de la pulpa dental y de los tejidos alrededor de la raíz.
Dentro del diente, debajo del esmalte (la parte visible del diente) y la dentina, hay un tejido blando llamado pulpa. La pulpa contiene vasos sanguíneos, nervios y tejido
Prótesis dentales
tratamientos dentales estels
Prótesis dentales
Una prótesis dental es un elemento artificial que sirve para restaurar la anatomía de uno o varios dientes, consiguiendo que el paciente recupere la funcionalidad y estética de su dentición.
Las prótesis dentales se fabrican de manera personalizada en materiales como el acrílico o la porcelana. La base de la prótesis dental imita al tejido natural de la encía, con una cuidadosa pigmentación conocida como polimetilmetacrilato, que previene la acumulación de bacterias.
El profesional protésico es el encargado de fabricar las prótesis bajo las indicaciones del dentista, no estando cualificado ni facultado legalmente para trabajar directamente en el paciente ni realizar labores asistenciales.
Objetivos
La función de las prótesis dentales es rehabilitar la dentición en sus funciones fisiológicas, como la masticación y la deglución de los alimentos, así como evitar problemas de pronunciación.
Con la pérdida dentaria, los dientes adyacentes tienden a desplazarse, provocando problemas masticatorios, impidiendo una alimentación adecuada, dificultando la correcta higiene oral y haciendo, por tanto, que el paciente tenga un riesgo mayor de contraer enfermedades. Por este motivo, reemplazar los dientes que se han perdido es fundamental para mantener una correcta salud bucodental y general.
La recuperación de la estética dental es otro de los motivos por los que llevar a cabo este tratamiento.
Tipos de prótesis dentales
Existen diferentes tipos de prótesis dentales: las prótesis dentales completas, cuando reemplazan todos los dientes de una de las arcadas, o parciales, si solo sustituyen algunos dientes.
Las prótesis fijas son aquellas que no pueden ser retiradas por el paciente, es decir, deberán ser extraídas por un dentista en el caso de que quieran ser desalojadas.
Dentro de las prótesis dentales fijas, se encuentra la siguiente clasificación de tipos de prótesis dentales:
Coronas o puentes fijos dentosoportados. Estas prótesis sirven para restaurar uno o varios dientes. Se colocan sobre los dientes previamente tallados, siendo ellos su único apoyo. Se fabrican tomando las impresiones del resto de los dientes para lograr que mimeticen en tamaño y color. Las coronas pueden ser de metal-cerámica o de zirconio. Estas últimas ofrecen diversas ventajas, como una mayor biocompatibilidad.
Prótesis fija sobre implantes. Las prótesis implanto-soportada constan de una estructura protética fijada mediante tornillos o cementadas en los implantes que se han colocado previamente dentro de los huesos maxilares. Se trata de un tratamiento de Odontología restauradora que se emplea para recuperar la funcionalidad y estética de toda la arcada.
Prótesis híbridas sobre implantes. Algunas prótesis combinan la fijación de los implantes con la superficie de la mucosa de la encía para ajustar la prótesis. Se aconsejan en pacientes con una reabsorción ósea considerable. Las prótesis híbridas se fabrican empleando materiales acrílicos. Para limpiarlas, el paciente debe acudir a la consulta odontológica, donde el dentista extraerá la prótesis para higienizarla y mantenerla en buen estado.
Señales de una pulpa dañada incluyen: dolor, sensibilidad prolongada al frío o al calor, cambios de color, e hinchazón y molestia en las encías de alrededor del diente. A veces, no hay síntomas.
También podría estar aconsejado el tratamiento endodóntico en dientes que requieran tallados para la posterior colocación de coronas o puentes fijos.
Las prótesis dentales removibles son aquellas que pueden ser extraídas por el propio paciente. Son la opción más elegida por las personas con imposibilidad de someterse a la colocación de implantes dentales, ya que no cuentan con las condiciones apropiadas para ello.
Cuando se quieren recuperar todos los dientes, se opta por elegir prótesis completas removibles. Estas prótesis abarcan toda la cresta ósea, es decir, el hueso donde previamente se encontraban los dientes naturales. También son conocidas como “mucosoportadas”, ya que aseguran su sujeción gracias a la encía y a la propia composición de la prótesis.
Este tipo de prótesis dentales suelen realizarse a partir de un sistema llamado “inducción”, que hace que cuenten con una mayor resistencia.
Si el paciente dispone de un área oral desdentada, pero aún conserva algunos dientes de la arcada, se puede recurrir a la colocación de una prótesis parcial removible de resina, también conocidas como “mucodentosoportadas”. Se sujetan en la boca a través de la encía y de los dientes adyacentes mediante unos ganchos metálicos.
Cuando el paciente cuenta con varias zonas desdentadas en una arcada, las prótesis removibles esqueléticas son las más indicadas para solucionar su problema oral. Esta modalidad de prótesis dentales cuenta con una estructura hecha con diferentes aleaciones metálicas. Para conseguir una mayor fijación sin necesidad de ganchos, se pueden utilizar conectores, macho y hembra. El conector macho se sitúa en la prótesis y el conector hembra en el diente que va a estar en contacto con la prótesis.
Una vez que la prótesis sea colocada, el dentista dará unas instrucciones sobre su mantenimiento. Para aumentar la durabilidad de las prótesis dentales, es necesario realizar unos cuidados diarios y acudir a revisión odontológica de manera periódica.
Para el cuidado de las prótesis removibles es necesario lavar la prótesis y la cavidad oral después de cada comida, mediante el cepillado, el uso de un colutorio oral y la seda dental. La prótesis debe higienizarse con la ayuda de un cepillo especial para prótesis y una pasta dentífrica. Es importante utilizar comprimidos limpiadores a diario para higienizar la prótesis removible, ya que combaten la acción de los hongos y las bacterias y eliminan las manchas.
Por la noche, se recomienda extraer la prótesis para descansar de la presión que puede ejercer esta aparatología. Los masajes en las encías ayudan a mejorar el riego sanguíneo.
La limpieza de las prótesis dentales fijas se realiza en las partes accesibles, con un cepillo dental y dentífrico fluorado. Entre los pónticos y la encía y en los espacios interdentales se empleará una seda dental especial o un cepillo interdentario. Se recomienda el uso de un irrigador bucal y un colutorio bajo prescripción de un profesional. La higiene oral adecuada debe mantenerse en el resto de los dientes, independientemente de los cuidados especiales para las prótesis dentales.
Periodoncia
tratamientos dentales estels
Periodoncia
La periodoncia es el área de la Odontología que se encarga del estudio, prevención y tratamiento de aquellas patologías que afectan a los tejidos que protegen, rodean y sujetan los dientes: encía, hueso alveolar, ligamento periodontal y cemento radicular.
Las lesiones periodontales se producen por la acumulación de bacterias, que ocasionan alteraciones del periodonto. Si no son tratadas, estas dolencias avanzan progresivamente, pudiendo provocar la caída de los dientes y diversas afecciones en nuestro organismo.
La enfermedad periodontal es una patología crónica, que abarca brotes con una sintomatología mínima y puede conducir a la pérdida de soporte de sujeción de los dientes, es decir, a la destrucción de las encías y el hueso que sujeta los dientes.
Una mejor formación odontológica en el ámbito de la prevención, así como una mayor concienciación y educación de la sociedad sobre lo que es la enfermedad periodontal y las medidas básicas de higiene oral se consideran esenciales para prevenir las patologías periodontales y frenar el creciente problema que suponen estas enfermedades.
Existen dos tipos de enfermedades periodontales.
Gingivitis. Se trata de la fase inicial de la enfermedad periodontal, que se produce por la acumulación de placa bacteriana. La placa está compuesta por bacterias y residuos que se adhieren a los dientes. De no ser eliminada correctamente, se transforma en sarro, que irrita e inflama las encías. Los síntomas más frecuentes son el enrojecimiento de la zona y el sangrado de las encías. La gingivitis es una afección reversible, pero si no es tratada adecuadamente, podría avanzar y convertirse en periodontitis.
Periodontitis. Es una enfermedad periodontal grave e irreversible, que afecta a entre un 15% y un 20% de los adultos de entre 35 y 44 años, según la Organización Mundial de la Salud. Esta patología, a diferencia de la gingivitis, se caracteriza por la pérdida estructural del aparato de inserción. La periodontitis es el motivo principal de la caída dental en los adultos. Este trastorno no es común en los niños, pero su presencia se incrementa durante la adolescencia.
Relación entre la enfermedad periodontal y las enfermedades sistémicas
Múltiples estudios han revelado la asociación existente entre enfermedad periodontal y alteraciones cardiovasculares. Algunas de las dolencias con las que se relaciona la enfermedad periodontal y el sistema cardiovascular (SCV) son: endocarditis bacteriana, infarto del miocardio, cardiopatía isquémica, trombosis, insuficiencia coronaria y venas varicosas.
Se ha planteado que los microorganismos de la enfermedad periodontal provocan la inflamación del endocardio cuando pasan al torrente sanguíneo y se alojan en válvulas anómalas del corazón y en tejidos cardíacos previamente dañados.
La relación entre la enfermedad periodontal y las afecciones respiratorias se establece cuando se ha producido un fallo en los mecanismos de defensa.
Las enfermedades más frecuentemente relacionadas son: neumonía bacteriana, bronquitis, enfermedad pulmonar obstructiva crónica (EPOC) y abscesos pulmonares.
La aspiración de bacterias se produce cuando bacterias gramnegativas de las bolsas periodontales penetran y se extienden por el tracto respiratorio bajo hasta llegar al pulmón.
La diabetes mellitus es otra de las enfermedades relacionadas con las dolencias periodontales, existiendo una relación directa entre ambas, ya que guardan actores genéticos, y alteraciones microbiológicas e inmunológicas en común. La principal evidencia es que la glucemia se estabiliza después del tratamiento periodontal y la enfermedad periodontal desestabiliza la glicemia.
También se asocian las enfermedades de las encías con afecciones renales, trastornos cerebrovasculares y determinadas complicaciones del embarazo, como un parto prematuro y bajo peso al nacer.
Factores de riesgo de la enfermedad periodontal
Si ya conoces qué es la enfermedad periodontal, debes saber también sus factores de riesgo para prevenir esta patología.
El estilo de vida puede convertirse en un factor de riesgo para la salud periodontal debido al consumo de alimentos inadecuados, a la falta de ejercicio, el consumo de alcohol y a otras sustancias.
El tabaquismo es el factor de riesgo principal, que afecta a la prevalencia y progresión de las periodontitis e interfiere con la cicatrización de los tejidos. Puede ser un factor etiológico directo en la progresión de una lesión estable de gingivitis a una enfermedad destructiva.
Otro de los motivos por los que aparece la enfermedad periodontal es la predisposición genética. El genotipo tiene un papel importante en la susceptibilidad a la periodontitis. El riesgo de pérdida dental es significativamente alto si se combina con el consumo de tabaco.
Seguir una inadecuada higiene oral es otro de los factores de riesgo más extendidos. El apiñamiento dental y otros problemas de malposición dentaria pueden dificultar la realización de una completa limpieza oral diaria, provocando un alto riesgo de padecer patologías periodontales.
Embarazo y enfermedad periodontal
Las variaciones hormonales que experimentan las mujeres durante la pubertad, menstruación, embarazo y menopausia, en la terapia de reemplazo hormonal y en el uso de anticonceptivos orales producen cambios significativos a nivel del periodonto, especialmente si existe inflamación gingival provocada por placa bacteriana preexistente.
La gingivitis del embarazo es muy común y afecta a entre un 60-75% de las mujeres embarazadas. Los signos de la enfermedad comienzan durante el segundo mes de gestación y alcanzan su pico máximo en el octavo mes.
Estos problemas orales se han relacionado con el peso bajo del bebé y el nacimiento prematuro. Las mujeres embarazadas deben someterse al tratamiento inmediato de la enfermedad periodontal para reducir el riesgo de complicaciones prenatales y postnatales.
Tratamiento de las enfermedades de las encías
El tratamiento de las enfermedades periodontales varía en función del estado de avance de la patología. El dentista se encargará de realizar una evaluación y pautar el plan de tratamiento más indicado.
Si la enfermedad se encuentra en un periodo inicial, es necesario eliminar las bacterias acumuladas mediante una profilaxis profesional, realizada por profesionales como el dentista o el higienista dental.
En el caso de la periodontitis, el tratamiento suele organizarse en dos fases. En la fase básica se eliminan las bacterias periodontales mediante el raspado y alisado radicular. En enfermedades cuyo estado es más grave se considerará acceder a las bolsas periodontales profundas realizando una cirugía periodontal. A veces, en este tipo de fases se aplican técnicas de regeneración ósea. Si las encías están muy retraídas puede llevarse a cabo una cirugía periodontal con injertos para cubrir la parte que se ha perdido tras su deterioro.
Es necesario instruir a los pacientes sobre qué es la enfermedad periodontal para que adquieran hábitos de higiene oral adecuados, abandonen el hábito tabáquico y puedan prevenir que la afección periodontal vuelva a manifestarse.
Las variaciones hormonales que experimentan las mujeres durante la pubertad, menstruación, embarazo y menopausia, en la terapia de reemplazo hormonal y en el uso de anticonceptivos orales producen cambios significativos a nivel del periodonto, especialmente si existe inflamación gingival provocada por placa bacteriana preexistente.
La gingivitis del embarazo es muy común y afecta a entre un 60-75% de las mujeres embarazadas. Los signos de la enfermedad comienzan durante el segundo mes de gestación y alcanzan su pico máximo en el octavo mes.
Estos problemas orales se han relacionado con el peso bajo del bebé y el nacimiento prematuro. Las mujeres embarazadas deben someterse al tratamiento inmediato de la enfermedad periodontal para reducir el riesgo de complicaciones prenatales y postnatales.
Tratamiento de las enfermedades de las encías
El tratamiento de las enfermedades periodontales varía en función del estado de avance de la patología. El dentista se encargará de realizar una evaluación y pautar el plan de tratamiento más indicado.
Si la enfermedad se encuentra en un periodo inicial, es necesario eliminar las bacterias acumuladas mediante una profilaxis profesional, realizada por profesionales como el dentista o el higienista dental.
En el caso de la periodontitis, el tratamiento suele organizarse en dos fases. En la fase básica se eliminan las bacterias periodontales mediante el raspado y alisado radicular. En enfermedades cuyo estado es más grave se considerará acceder a las bolsas periodontales profundas realizando una cirugía periodontal. A veces, en este tipo de fases se aplican técnicas de regeneración ósea. Si las encías están muy retraídas puede llevarse a cabo una cirugía periodontal con injertos para cubrir la parte que se ha perdido tras su deterioro.
Es necesario instruir a los pacientes sobre qué es la enfermedad periodontal para que adquieran hábitos de higiene oral adecuados, abandonen el hábito tabáquico y puedan prevenir que la afección periodontal vuelva a manifestarse.
Estetica dental
tratamientos dentales estels
La Estética Dental es la rama de la Odontología encargada de conseguir la armonía estética de la cavidad oral, poniendo solución a las siguientes afecciones dentales, entre otras:
Asimetría dental.
Cambio de coloración.
Separación entre los dientes anteriores (diastemas).
Fracturas dentales.
De esta manera, para corregir este tipo de problemas bucodentales, existen distintos tratamientos de Estética Dental adaptados a cada caso:
Blanqueamiento dental.
Carillas estéticas.
Otros tratamientos restauradores.
Gracias a estos procedimientos es más sencillo alcanzar una estética dental óptima. Algunos de ellos pueden realizarse en una sesión única, obteniendo excelentes resultados.
Por otra parte, la estética dental asegura un mantenimiento apropiado de la salud oral a lo largo de la vida, además de una higiene bucodental adecuada. Por eso, adquirir una rutina correcta es fundamental desde la infancia. Estos dos factores unidos a las revisiones periódicas con el dentista conseguirán que la cavidad oral en buen estado.
Cada vez son más las personas que buscan tratamientos de estética dental que les ayuden a mejorar no solo su salud oral, sino también el aspecto de sus dientes.
Este tratamiento de Estética Dental se encarga de proporcionar una tonalidad más blanca y uniforme al esmalte por medio de agentes químicos.
Su objetivo principal es el de eliminar las manchas externas de los dientes que han aparecido por el consumo de tabaco o por ingerir alimentos y bebidas que pueden teñir los dientes, como las bebidas carbonatadas o el café. Además, este problema suele agravarse si no se realiza una rutina de higiene oral adecuada.
El blanqueamiento dental consiste en el uso de agentes blanqueadores, que por lo general suelen ser peróxido de carbamida y peróxido de hidrógeno. Estos componentes se encuentran concentrados en el gel que se aplica durante el tratamiento, haciendo que penetre a través de los poros del esmalte y llegue a la dentina.
Posteriormente, provocan la descomposición de los compuestos orgánicos en partículas que aclaran el color de los dientes.
Las carillas estéticas dentales (o venners) son otro de los tratamientos de Estética Dental más demandados. En este caso, mediante ciertos componentes como la porcelana, se fabrican pequeñas láminas de un grosor de entre 0,8 y 1,5 milímetros que se colocan sobre la superficie de la cara externa de la dentición, camuflando el diente natural.
De esta manera, se proporciona un aspecto más estético a la cavidad oral y se restaura la parte frontal de los dientes para solucionar problemas referentes a la coloración dental, alteración en la forma o disposición de los dientes e incluso cerrar la separación de estos, una afección conocida como diastema.
Las carillas dentales se adhieren a los dientes gracias a un cemento adhesivo especial que permite la fijación duradera.
Además, se suelen utilizar coronas o fundas de porcelana o metal para recubrir el diente al completo. En cuanto a materiales, hoy día también es habitual el uso de zirconio, debido a su gran dureza, resistencia y estética.
¿En cuántas visitas suele realizarse un tratamiento de carillas estéticas y cuánto suelen durar?
Ahora que ya sabes qué son las carillas dentales, es interesante que conozcas que este tratamiento se ha de realizar en más de una visita a la consulta odontológica y no es permanente. Por lo general, en el tratamiento de carillas estéticas, durante la primera visita se suele informar y estudiar el caso individual de cada paciente, realizando un diagnóstico para determinar el mejor tipo de tratamiento. Posteriormente, se muestran las diversas tonalidades y resultados al paciente, para que pueda observar cómo sería el efecto final del tratamiento.
En la segunda visita se preparan los dientes para colocar las carillas, tomando medidas, fotos y moldes para que queden de la mejor manera posible.
Finalmente, se colocan las carillas con una resina, de manera que el paciente no pierda la funcionalidad de su cavidad oral. Sean de composite o de porcelana, las carillas estéticas conseguirán corregir cualquier tipo de defecto en el color, tamaño y forma del diente.
En cuanto a la duración de las carillas, las de porcelana son las más resistentes, que suelen durar entre 10 y 15 años. En el caso de las de composite, se mantienen entre 5 y 10 años. Además, la durabilidad también dependerá de la calidad del tratamiento de estética dental y de los cuidados posteriores del propio paciente.

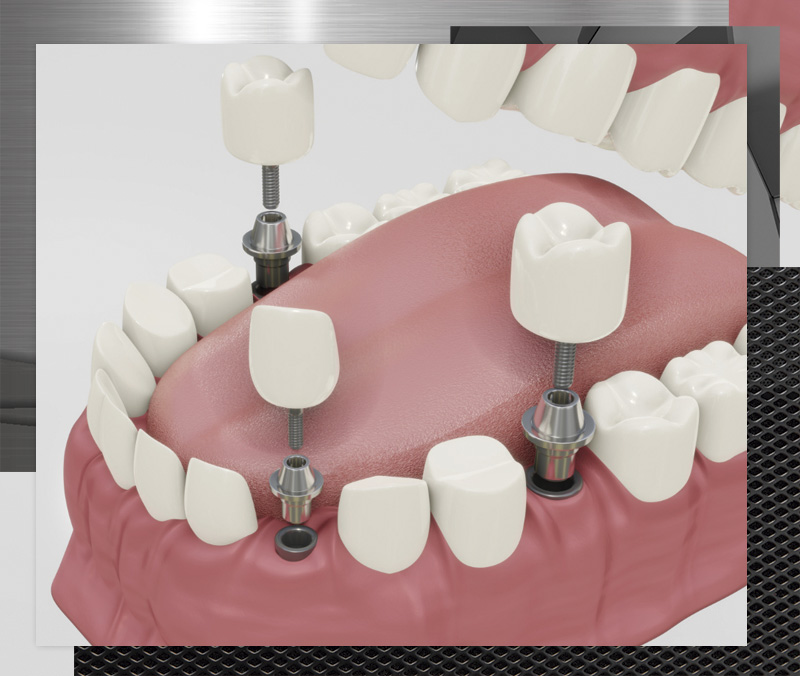
Implantología
tratamientos dentales estels
La implantología oral es el área de la Odontología que se encarga de la rehabilitación dental debida a la pérdida dentaria, con el objetivo principal de recuperar la estética y funcionalidad de la cavidad oral.
Los implantes dentales se colocan en el tejido óseo con la intención de sustituir los dientes perdidos. La mayoría de los implantes dentales están compuestos de titanio o de zirconio, ya que son materiales biocompatibles que se unen al hueso física y químicamente durante el proceso de osteointegración y, además, son resistentes y duraderos. Es muy importante que tras la colocación se lleven los cuidados de los implantes dentales pertinentes.
¿Cómo recuperar los dientes que se han perdido?
Según el caso particular de cada paciente, los procedimientos que existen para reemplazar los dientes perdidos son los siguientes:
- Dientes artificiales fijos, que están ubicados sobre el propio implante y no pueden extraerse.
- Prótesis dentales atornilladas en implantes, que solo pueden retirarse por el dentista si desea controlar o higienizar su estructura.
- Prótesis dentales removibles, que se unen a los implantes dentales para aportar una mayor retención y estabilidad, pero pueden removerse si el paciente lo desea.
Un implante dental está compuesto por dos elementos que se fijan a la mandíbula del paciente por medio de una intervención quirúrgica: la prótesis y la corona. En determinadas ocasiones existe una pieza intermedia entre ambas estructuras.
Es esencial que el profesional explique detalladamente al paciente cuáles son las técnicas utilizadas en el tratamiento de implantes dentales y qué cuidados conlleva el postoperatorio.
Antes de colocar un implante, es fundamental conocer la forma, calidad y dimensiones del hueso donde se alojará. Por eso, la primera fase es la de diagnóstico y plan de tratamiento. En esta etapa, se evalúa el estado de la cavidad oral del paciente.
Para escoger con precisión el mejor tipo de implante, es necesario realizar pruebas radiológicas que informen detalladamente sobre el hueso disponible. En caso de que el paciente no tuviera soporte óseo suficiente para alojar el implante, se puede optar por una cirugía de regeneración ósea.
Una vez escogido el tipo de implante, la segunda fase consiste en el acto quirúrgico de colocación del implante bajo anestesia local. Una vez finalizada la intervención, se dispone una prótesis temporal mientras que transcurre el periodo de osteointegración, que puede durar de 3 a 6 meses dependiendo del caso y de la localización del implante. Para saber si el implante se ha integrado de forma estable y duradera en el hueso, el dentista realiza radiografías de control.
En la última etapa, llamada fase protésica, se toman impresiones para confeccionar el molde que permite realizar la prótesis a medida y se llevan a cabo varias pruebas de ajuste antes de la colocación final.
En caso de que el paciente haya perdido varios dientes, la rehabilitación se realiza con puentes soportados por implantes. El proceso es similar al anterior, a excepción de que el puente repone los dientes intermedios.
Si el paciente sigue correctamente las indicaciones del dentista, el postoperatorio no debe suponer complicación alguna. Para la colocación de la prótesis definitiva sobre el implante es necesario esperar unos meses, sin contar el periodo de cicatrización y la retirada de los puntos de sutura.
Los principales cuidados de los implantes dentales después de la intervención son los siguientes:
- Si persiste el sangrado de la herida, se puede colocar una gasa seca en la zona, presionándola durante unos 20 minutos. Si la pérdida de sangre continúa, se sustituye por otra gasa limpia siguiendo el mismo procedimiento.
- No ingerir alimentos hasta que el efecto de la anestesia haya desaparecido por completo, que suele ser entre 4 y 6 horas después de la intervención quirúrgica. Durante los primeros días, es conveniente seguir una dieta blanda con alimentos a temperatura ambiente.
- De manera casi inmediata la zona del implante dental se inflama. Para reducir la molestia se puede aplicar frío desde el exterior de la cavidad oral y utilizar analgésicos o antiinflamatorios, siguiendo las indicaciones del dentista.
- Evitar el tabaco y el alcohol, ya que éste es uno de los factores de riesgo más significativos que puede provocar el fracaso del implante dental.
- Mantener una rutina de higiene oral estricta y adecuada, utilizando un cepillo ultrasuave quirúrgico. El día posterior a la intervención pueden hacerse enjuagues de forma suave con agua tibia y sal o con colutorios que contengan clorhexidina (bajo prescripción del dentista).
- A la hora de dormir, mantener la cabeza a un nivel más elevado que el resto del cuerpo.
- No realizar esfuerzos físicos durante la semana posterior a la cirugía.
Ortodoncia
tratamientos dentales estels
La Ortodoncia es la especialidad odontológica encargada de corregir los dientes y huesos que se encuentran en posición incorrecta.
Además, la malposición dentaria puede generar otras molestias en el resto del cuerpo, como tensión en los músculos de la masticación, síndrome de ATM y dolores en el cuello, hombros y espalda, entre otros.
¿Cómo funciona la ortodoncia?
No siempre conocemos toda la información sobre los tipos de ortodoncia que hay actualmente en el mercado. Por eso, resulta muy interesante informarnos antes de acudir al dentista para solicitar aquel tipo de ortodoncia que mejor se adapte a nuestras necesidades. No obstante, será el dentista quien determine, de entre los diferentes tipos de ortodoncia existentes, cual es el idóneo para nuestro problema.
Como tratamientos ortodóncicos, se utilizan diversos tipos de aparatos, ya sean fijos o removibles. En la mayoría de los casos, estos aparatos funcionan aplicando una presión suave sobre los dientes y los huesos.
Aparatos fijos
Aparatos fijos especiales
Pueden utilizarse para controlar las consecuencias de la succión del pulgar o del empuje de la lengua contra los dientes. Esos aparatos se sujetan a la dentición mediante las bandas.
Ortodoncia
Consiste en un conjunto de bandas, alambres y brackets. Las bandas se fijan alrededor de los dientes y se utilizan como anclaje del aparato, cementando los brackets en el diente. Por otro lado, los alambres del arco se pasan a través de los brackets y se atan en las bandas, de forma que se va ejerciendo presión sobre el diente y se van moviendo gradualmente a la posición correcta.
Hoy día, los brackets son más pequeños, ligeros y con menor cantidad de metal que en el pasado.
Retenedores de espacios fijos
Si un niño pierde un diente prematuramente, se utiliza un mantenedor para mantener el espacio abierto hasta que erupcione la dentición permanente. Para ello, se coloca una banda en el diente contiguo al espacio vacío y se extiende un alambre desde el diente hasta el otro extremo del espacio.
Aparatos removibles
Alineadores
Se trata de una alternativa a la ortodoncia tradicional para adultos, pero sin alambres metálicos ni brackets. Son aparentemente invisibles y deben retirarse para comer y realizar la higiene oral diaria.
Aparatos de reposicionamiento de la mandíbula
También se conocen como entablillados. Su función principal consiste en entrenar a la mandíbula para cerrarse en una posición más favorable y corregir la patología de la articulación temporomandibular (ATM).
Expansor de paladar
Su función principal es la de ampliar el arco del maxilar superior. Existen diferentes tipos, que se apoyan por medio de tornillos, forzando la unión de los huesos del paladar para ensanchar poco a poco el área del paladar.
Retenedores de espacios removibles
Tienen la misma función que los fijos, pero se diseñan con una base acrílica que se adapta al hueso.
Retenedores removibles
Evita que los dientes vuelvan a su posición original y suele colocarse en el techo de la cavidad oral.
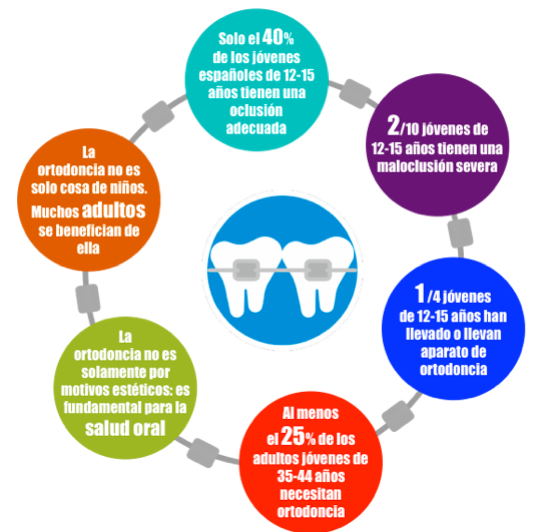
El paciente puede encontrar diferentes tipos de ortodoncia y tratamientos ortodóncicos adaptados a sus necesidades individuales. Además de disfrutar de una boca sana, también aporta esteticidad y calidad de vida a quien los lleva, entre otras muchas ventajas.
La mejor forma para saber si tus dientes necesitan un tratamiento ortodóncico es acudir a una clínica dental y someterse a un diagnóstico por parte del experto en este campo, el ortodoncista.
A través de este estudio pueden obtenerse detalles fundamentales para el tratamiento, como la historia clínica y odontológica del paciente, un examen clínico, modelos en yeso de sus dientes, radiografías y fotografías. De acuerdo con los resultados, el ortodoncista desarrollará un plan de tratamiento adecuado a sus necesidades.
Problemas orales más frecuentes que soluciona la Ortodoncia
- Apiñamiento dental
Ocurre cuando los dientes son demasiado grandes para acomodarse en el espacio que ofrecen los maxilares.
- Espaciamiento o diastemas
Separaciones entre dientes como resultado de ausencias dentarias o de dientes que no ocupan todo el espacio.
- Línea media desplazada
La línea imaginaria que divide en el centro a los dientes anteriores superiores no se alinea con la de los dientes inferiores.
- Mordida abierta
Se trata del espacio que se produce entre las superficies de mordida de los dientes anteriores cuando de algún lado el resto están cerrados.
- Mordida cruzada
Al morder, los dientes inferiores ocluyen por delante de los superiores.
- Sobremordida
Este problema ocurre cuando los dientes anteriores superiores cubren casi por completo las coronas de los dientes inferiores.
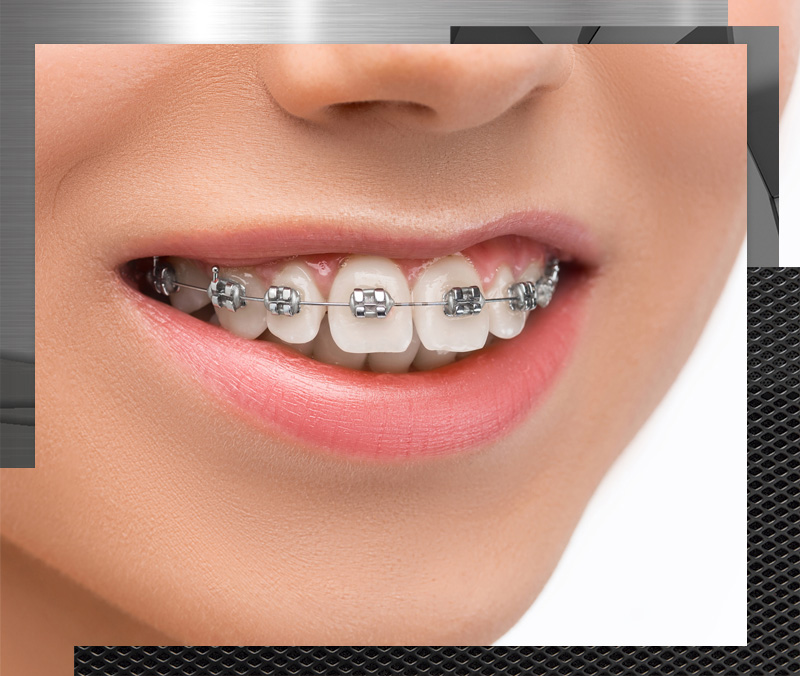
ORTODONCIA CONVENCIONAL
BRACKETS METALICOS
Los brackets metálicos son el tratamiento de ortodoncia convencional. Funcionan ejerciendo presión constante sobre los dientes haciendo que se muevan hacia la posición deseada.
Este sistema de ortodoncia se basa en los brackets que se adhieren a los dientes y sirven de soporte para el arco de metal. El arco conecta a todos los brackets entre sí y al ajustarlo en determinados lugares ejerce la presión necesaria para que los dientes se muevan.
Aunque se les conoce como ortodoncia convencional o tradicional, no son exactamente iguales a como eran hace algunas décadas. Y es que incluso los aparatos de metal han evolucionado con el tiempo.
A día de hoy, los aparatos cuentan con diseños más refinados y delicados que hacen el tratamiento mucho más cómodo. Son de menor tamaño e incluso existen opciones en el mercado que diseñan brackets personalizados creados especialmente para cada diente.
BRACKETS ZAFIRO
Los brackets de zafiro son un tipo de brackets transparentes que se caracterizan porque estéticamente quedan bastante bien. El sistema de ortodoncia como tal no es muy diferente al tratamiento convencional con brackets metálicos: funcionan a través de brackets y alambres que ejercen presión sobre los dientes hasta que estos se alinean correctamente.
La principal diferencia de los brackets de zafiro es el material del que están hechos. Se elaboran con zafiro, un material que ofrece muchas ventajas al paciente.
El arco sigue siendo de metal pero existe la opción de usar un arco blanco que resulta menos visible y ayuda a mantener la estética del zafiro.

ORTODONCIA LINGUAL
La ortodoncia lingual es un tipo tratamiento en el que los brackets se colocan en la cara interna de los dientes. De esta forma, resultan invisibles desde el exterior.

ORTODONCIA INVISIBLE (INVISALIGN)
El sistema Invisalign es una combinación de software de modelado virtual patentado, procesos de fabricación rápidos, personalización masiva y dispositivos prácticamente transparentes y extraíbles llamados “aligners” que se usan para enderezar los dientes.
¿Cuánto dura el tratamiento?
Pasos necesarios para alcanzar al sonrisa perfecta:
1º. Primera consulta: se valorará el caso, viendo los problemas que presentan la posición de los dientes y la oclusión y se preparará un plan de tratamiento teniendo en cuenta los objetivos. Se podrán mostrar imágenes virtuales de casos parecidos tratados con anterioridad.
2º. Plan de tratamiento: en esta fase se tomarán todos los datos y registros de la boca del paciente, como son fotografías, radiografías e impresiones digitales con escáner intraoral Itero, para conseguir la imagen perfecta en formato digital tridimensional de la boca del paciente. Con toda esta información pasaremos a desarrollar de manera totalmente virtual el movimiento de cada diente de principio a fin, hasta la posición ideal, lo cual nos permitirá ver cual será el resultado final antes de empezar con el tratamiento.
3º. Fabricación de alineadores: una vez que está ya desarrollada la totalidad de la planificación del tratamiento en el ordenador, se pide la fabricación de los alineadores a medida a Estados Unidos (único país donde se fabrica Invisalign).
4º. Transcurso del tratamiento: los alineadores se llevarán de continuo excepto para comer e higienizarse la boca. Cada juego de alineadores permanecerá en boca 2 semanas hasta reemplazarlos por los siguientes. Las citas en la consulta para llevar un control, evaluar el progreso y entregar los siguientes alineadores suelen ser aproximadamente cada 4 o 6 semanas.
Los dientes se irán moviendo gradualmente conforme vayamos cambiando de alineadores hasta conseguir una sonrisa equilibrada y sana.
5º. Final del tratamiento: una vez finalizado el tratamiento ortodóncico, siempre pondremos una retención semejante a los alineadores invisalign pero más resistente (Vivera) para mantener los dientes en la posición final ideal y que perduren en el tiempo.
La duración del tratamiento de ortodoncia con invisalign dependerá de la complejidad del caso, como con cualquier tipo de ortodoncia. La mayoría de los tratamientos tendrán dos fases o etapas, una primera que será el grueso del tratamiento, y una segunda mucho más corta, para perfeccionar y conseguir el resultado final ideal.
Cada paciente es un caso diferente. Para saber la duración aproximada de cada tratamiento es imprescindible hacer un estudio previo y así predecir el tiempo y el tipo de tratamiento a realizar.
¿Qué tipos de Invisalign existen?
Los tipos de tratamiento con invisalign son los siguientes:
- Invisalign i7: dirigido a pacientes con malposiciones muy leves exclusivamente en sector anterior. Tratamiento con una duración máxima de 3 meses y medio.
- Invisalign Lite: para pacientes con ligeras variaciones de posición en sus dientes, pero más agravadas que el tratamiento anterior. Tiempo aproximado de tratamiento de 7 meses.
- Invisalign Full: es el tratamiento habitual, dirigido a la mayoría de pacientes, con cualquier tipo de malposición y oclusión alterada. Sin límite de tiempo y alineadores, hasta conseguir posición ideal, normalmente entre 8 meses y año y medio.
- Invisalign Teen: pensado para niños y adolescentes de entre 11 y 18 años con mejoras como indicadores de cumplimiento (marcadores de color) para controlar que el paciente lleva los alineadores el tiempo necesario.

Odontopediatría
tratamientos dentales estels
La Odontopediatría es una rama de la Odontología que atiende y trata las distintas enfermedades bucodentales desde la infancia más temprana hasta finalizar el crecimiento. Por tanto, el odontopediatra se encargará de explorar la cavidad oral del menor y detectar posibles anomalías en la dentición temporal (dientes de leche), así como de aplicar un procedimiento y un tratamiento individualizados.
La finalidad de la Odontopediatría es evitar que los niños padezcan problemas más graves en la edad adulta. Durante su infancia, padres o tutores, con la ayuda del dentista, son responsables de transmitir al pequeño unos correctos hábitos de higiene para asegurar un estado bucodental saludable en el futuro.
Primera visita al dentista
Se recomienda que la primera revisión dental de los niños se produzca cuando se haya cumplido el primer año de vida. En ella, el dentista revisará el crecimiento del maxilar y de la mandíbula, la correcta erupción de los dientes y descartará la presencia de patologías como la caries.
Además, los padres podrán recibir información sobre cómo conseguir que sus hijos adquieran una salud oral apropiada, resolverán dudas sobre la higiene y el cepillado dental, así como cuestiones relacionadas con determinadas prácticas que pueden resultar perjudiciales para un correcto desarrollo bucodental del niño.
La etapa de los 0 a los 3 años se considera de carácter preventivo. En caso de no existir ningún problema, se recomienda una visita anual. Sin embargo, a partir de los 5 años, durante el periodo de recambio, es aconsejable hacer una revisión cada 6 meses.
Erupción de los dientes de leche
Los dientes, que se van formando desde la quinta semana de gestación, suelen aparecer a partir del sexto mes de vida y forman la primera dentición de leche, que acaba completándose aproximadamente a los dos años y medio.
Cuando el diente está preparado para erupcionar, la encía suele inflamarse, lo que puede ocasionar algunas molestias en el bebé: irritabilidad, febrícula, aumento de la salivación, rechazo de alimentos, diarrea o dermatitis del pañal. Para aquellos bebés que muestran síntomas de dolor frente a la erupción dental existen métodos muy efectivos que contribuirán a que se calme, como el uso de mordedores o frotar ligeramente las encías con un dedo limpio o una cucharilla fría.
Higiene oral para niños
En el momento en el que los primeros dientes aparezcan, se deben limpiar con una gasa. Cuando erupcionen los molares, será el momento en el que el pequeño podrá usar un cepillo de dientes correspondiente a su edad.
La técnica de cepillado requiere de una cierta habilidad. Es por ello, que los padres deberán ayudar a sus hijos a cepillarse los dientes. Aunque a partir de los 5 años el menor pueda realizarlo solo, es fundamental que el progenitor le vigile y le guíe en caso de que lo necesite. Se recomienda una supervisión directa hasta que el menor cumpla los 6-7 años.
Los dientes se lavarán después de cada comida y siempre antes de ir a dormir. Desde el principio, debe utilizarse una pasta dentífrica con flúor. Por debajo de los 3 años, solamente debe rasparse las cerdas del cepillo en la pasta (poner pasta del tamaño de un grano de arroz). Entre los 3-6 años de edad debe utilizarse el dentífrico en pequeñas cantidades (el tamaño de un guisante). A partir de los 6 años de edad se recomienda poner pasta del tamaño de un garbanzo. Existen pastas de dientes infantiles, aunque la evidencia científica más reciente demuestra que su utilidad es muy limitada por lo que se aconseja usar pasta de al menos 1.000 ppm (1000 partes por millón) a todas las edades, variando solamente la cantidad que se pone, como se ha señalado.
Succión del pulgar y uso de chupetes
Existen datos que aseguran que el chupete reduce la incidencia de la muerte súbita del lactante y que es un analgésico en los procesos dolorosos que experimente el bebé. Sin embargo, puede producir maloclusiones si su uso se prolonga más allá de los tres años.
En lo referente a la dentición, el chupete está relacionado con el desarrollo de la mordida cruzada superior y el aumento del resalte; un problema que acaba resolviéndose una vez que se abandona su uso. En el caso de chuparse el dedo, los efectos en la salud bucodental pueden llegar a ser más graves si no se interrumpe a tiempo: cambia la orientación de las arcadas, provoca la mordida abierta, produce la deformación del paladar, ocasiona insuficiente desarrollo del maxilar y causa alteraciones en el lenguaje.
Enfermedades dentales infantiles más comunes
- Caries dental. La caries es la enfermedad crónica más frecuente en la infancia con una alta prevalencia entre los preescolares. Esta patología infecciosa está causada por el consumo elevado de azúcares. Tiene graves repercusiones en la salud del pequeño, entre las que se encuentran: dolor intenso, infecciones faciales, y visitas de urgencia. Los motivos suelen estar relacionados con una higiene oral deficiente, la lactancia materna o el biberón y la ingesta frecuente de carbohidratos.
- Traumatismos dentales. Los golpes y accidentes son muy habituales entre la población infantil y juvenil, y constituyen una de las experiencias más desagradables para el niño y sus padres. Existen diferentes tipos de lesiones dentarias, algunas de las cuales podrían afectar a la formación de la dentición permanente. El procedimiento más recomendable es acudir inmediatamente al dentista para que examine al paciente y aplique el tratamiento más adecuado.
Tratamientos odontopediátricos
- Selladores de surcos y fisuras. Con el fin de proteger a los niños de la caries, se utiliza este método que rellena las fisuras en la superficie de los dientes para prevenir la caries.
- Pulpectomía. La pulpectomía es un tratamiento similar a la endodoncia que se realiza en adultos, pero con la diferencia de que la caries afecta a un diente de leche.
- Obturación. También conocido como empaste, es otra técnica que se usa para el tratamiento de la caries. Las caries que no son tratadas pueden ocasionar, además de molestias en el niño, graves problemas bucodentales en el futuro.
- Aplicación de flúor. Este método se lleva a cabo para fortalecer el esmalte dental y prevenir la caries.
- Ortodoncia. Este tratamiento se realiza para corregir alteraciones o anomalías en el desarrollo óseo o dental que pueda existir en la cavidad bucal del niño.
Sedación en los tratamientos dentales infantiles
Los objetivos de la sedación en Odontopediatría consideran tanto las necesidades del paciente como del odontopediatra. En el caso de los niños se pretende reducir el miedo y la percepción del dolor durante el tratamiento; mientras que, para el especialista, se busca facilitar la consecución del procedimiento, minimizar el estrés y las sensaciones incómodas.
Es importante recalcar que, a diferencia de la anestesia general, en la sedación consciente el contacto verbal y los reflejos de protección se mantienen.
Sedacion consciente
tratamientos dentales estels
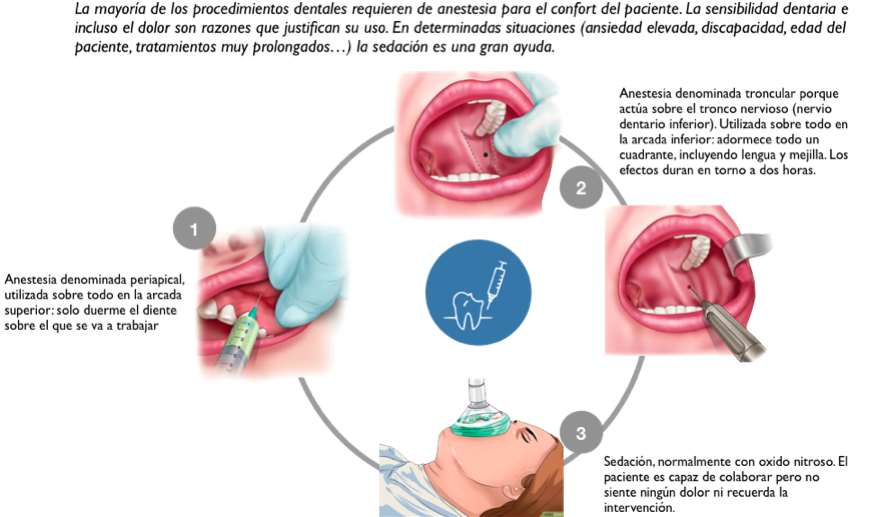
La sedación y anestesia dental ayudan a que las visitas al dentista sean más cómodas y relajadas. A la hora de administrarlos, el dentista tiene en cuenta el historial médico del paciente, posibles alergias, medicaciones que toma actualmente y su historia clínica. Hay diferentes tipos de sedación y anestesia que explicaremos a continuación.
Anestesia local
La anestesia local es un tipo de anestésico que evita el dolor en una zona concreta de la cavidad bucal, ya que bloquea los nervios que transmiten el dolor.
El efecto de la anestesia local puede durar varias horas, por lo que muy probablemente, tras el procedimiento, la zona siga adormecida y el paciente deba tener cuidado de no hacerse daño involuntariamente.
Sedación
La sedación reduce la consciencia para aliviar el dolor y la ansiedad, favorece la cooperación del paciente e incrementa su tolerancia frente a tratamientos largos.
En odontología se utiliza frecuentemente la sedación consciente, una técnica que consigue que el paciente entre en un estado de relajación y bienestar, pero sin perder el conocimiento en ningún momento. Existen dos técnicas de sedación consciente: la inhalatoria y la intravenosa.
Sedación consciente inhalatoria
En la sedación consciente inhalatoria, el paciente respira óxido nitroso a través de una mascarilla. De esta manera, se facilita el trabajo del dentista y se puede realizar el tratamiento con total normalidad. Unos minutos más tarde, el paciente vuelve a su estado habitual. Este procedimiento es totalmente seguro pero requiere que el profesional que lo administra tenga formación en la materia.
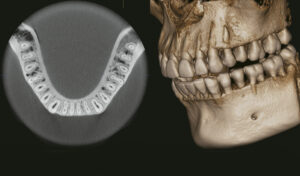
Radiodiagnostico
tratamientos dentales estels
El radiodiagnóstico, también conocido como diagnóstico por imagen, es la especialidad médica que se ocupa de generar imágenes del interior del cuerpo mediante diferentes agentes físicos poco o nada invasivas (rayos X, ultrasonidos o campos magnéticos entre otros) para el diagnóstico y el tratamiento de las patologías.
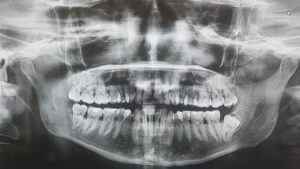
- ORTOPANTOMOGRAFIA. La ortopantomografía o radiografía panorámica es una técnica radiológica que representa, en una única película, una imagen general de los maxilares, la mandíbula y los dientes.
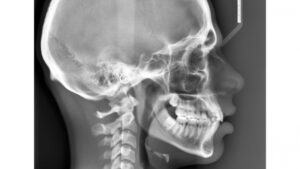
- TELERRADIOGRAFIA. RX del perfil craneal necesaria en el diagnóstico ortodóncico que sirve para realizar múltiples mediciones de ángulos y distancias entre diversos puntos craneales. Su objetivo es conocer, entre otros aspectos, la relación del maxilar respecto a la mandíbula, la posición de los dientes superiores respecto al maxilar, la posición de los dientes inferiores respecto a la mandíbula, la relación del hueso maxilar y del hueso mandibular respecto al resto del cráneo, el espacio nasofaríngeo, valorar la estética del perfil facial del paciente (tejidos blandos), estudio del crecimiento facial, etc. Estas mediciones (cefalometría) ayudarán a diagnosticar la maloclusión inicial, a evaluar las evoluciones a lo largo del tratamiento, y a evaluar los cambios realizados al finalizar el tratamiento comparándola con la inicial. La debe interpretar el ortodoncista que le va a tratar.
- TAC DIGITAL 3D (CBCT). El TAC dental 3D es una herramienta de diagnóstico que capta imágenes en tres dimensiones. Esta prueba nos permite obtener imágenes digitales de los huesos, los dientes, los nervios y los tejidos blandos. Todo en una sola toma, en un tiempo inferior a 5 minutos, y sin la incomodidad de pedir cita en un centro externo.